严佶祺医生的科普号
- 精选 赶不走的桥本君,让我们和平共处吧!
瑞金医院甲状腺血管外科大家好~我是你们的甲状腺。如你们所知,我居住在你们的颈部,每天兢兢业业地工作,生产出特定数量的T3、T4等甲状腺激素产品,通过血液运输线输送给我们的各个客户器官,维持你们身体的正常健康运作。今天,我想和你们聊聊我和桥本君的故事。桥本,这个名字相信大家并不陌生,关于他的传闻也各式各样,你们中的很多人听到他的名字就觉得发愁,有的人因为他睡不着觉(桥本甲亢),有的人因为他吃不下饭(桥本甲减)……那么,桥本君到底是何许人也呢?桥本,全名桥本策,是100多年前日本的一名医生。然而我今天要跟你们说的桥本君,并不是这位厉害的医生,而是他的“干儿子”——由他在100年前首次发现并报告,因而以他的名字命名的——桥本氏甲状腺炎。桥本氏甲状腺炎,也叫做自身免疫性甲状腺炎,或慢性淋巴细胞性甲状腺炎。这家伙的名字听上去就很复杂对不对?其实简单来说,就是跟你们人类自身的免疫系统有关系。这家伙可阴险了,他常常会在你们的免疫系统被各种原因迷惑之后出现,趁机蒙蔽你们的免疫系统,诱骗她产生各种自身抗体,其中包括你们在化验单上经常会看到的甲状腺过氧化物酶抗体(TPOAb)和球蛋白抗体(TgAb)。结果,过多的甲状腺激素进入到你们的血液里面,就引起了你们心慌、手抖、腹泻、易怒、烦躁、失眠等等这些甲亢的症状。这些症状往往是较短暂且为一过性的。随着时间的推移,我的存货都吐光了,在桥本抗体们的攻击下,我工作状态越来越差,能生产出的产品越来越少,渐渐越来越不能满足你们的需求,从而让你们出现了乏力、嗜睡、水肿、厌食、腹胀、便秘等等甲减的表现。因为我生产的产品减少,我的监工——促甲状腺素TSH发现之后误以为是我偷懒,于是就掏出了小鞭子不断抽打我,催促我多多工作,然而TSH的小鞭子只能把我打得越来越肿,并不能让我的工作能力恢复……于是,在你们中的一部分人身上,我不仅工作能力减退,还出现了浑身的肿大,让你们的脖子变粗,甚至还可能会压迫到我旁边的食管、气管等,对你们的呼吸或吞咽造成影响。最终,我还很可能因为桥本抗体们的持续攻击,彻底丧失工作能力,让你们出现永久性甲减。另外,还有一些专门研究我们的学者发现,桥本的存在,可能会让我身上出现恶性肿瘤的风险明显增加,虽然这一结论还未得到明确的肯定,但想想也还是觉得有点怕怕的对不对?看到这里,你们一定都觉得有点毛骨悚然,桥本这家伙也太坏了吧!那么,到底是什么原因迷惑了你们的免疫系统,从而能让桥本闻风而来,趁虚而入呢?这个嘛……目前专家学者们还在研究当中,就连当事人我,也并不清楚……不过,根据医生们的猜测,可能引来桥本的原因,主要分为两大方面:基因和环境。1桥本具有一定的遗传倾向性和家族聚集性,也就是说,直系亲属中有桥本的人,更容易得到桥本的“青睐”。而且根据医生们的观察,发现桥本这家伙更喜欢女孩子,他出现在女性身上的频率是男性的近10倍。2至于环境因素,包括吸烟、饮酒、射线、过量的碘摄入、精神刺激等等,都有可能会引起自身免疫系统的混乱,从而给了桥本出现的机会。什么?连原因也不明?那我们要怎么发现这家伙的存在呢?其实很简单,到医院抽个血,检查一下甲状腺自身抗体,如果发现TPOAb和/或TgAb升高,就基本可以确定桥本的存在了,但需要注意的是,TPOAb和TgAb的升高仅具有诊断意义,它们具体数值的高低并不能反映病情是否进展,与严重程度也没有直接相关关系。要评估我和桥本的战况,主要还是要看你们自身的症状和甲状腺功能的化验结果(T3、T4、FT3、FT4、TSH)。还有小部分病人,血液检查结果完全正常,仅在B超下能够发现桥本的存在。因此,甲状腺B超检查也是十分必要的,发现桥本的同时,也可以发现我身上的结节,并能较为准确地评估结节的恶性风险。你们中肯定又有人要问了,发现了桥本之后,有什么方法可以专门对付这个坏家伙吗?很遗憾,到目前为止,并没有特效的方法可以将这个坏家伙彻底打败赶走……但是!这并不代表我们只能坐以待毙。事实上,我和桥本君,并没有多大的血海深仇,因此我们也并不是一直激战不休的,相反,在大部分人身上,我们两个是处于和平共处的状态。他会派一些抗体来小打小闹一下,我会吐出一些甲状腺激素产品给他,同时我自己的生产能力也并没受到太大影响,仍然能够维持你们身上各个器官的供需平衡,让你们不会出现不舒服的症状。Q那么,面对赶不走的桥本君,我们能做些什么来跟他和平共处呢?治疗方法1、对因如前所述,虽然桥本病因仍不完全明确,但总有一些相关的因素能给他趁虚而入的机会。基因、性别这些先天因素大家都无法改变,但你们能做到的是——尽量戒烟,少喝酒,避免或减少射线接触,低碘饮食,规律作息,养成良好的生活习惯,保持放松愉悦的心情~这样就算不能彻底赶走桥本,但至少对你们整体的健康都有好处,不是吗?2、对症所谓“对症”,也要有“症”才能“对”,因此,对于你们中甲功正常,又没有任何不舒服的这部分人,其实并不需要任何治疗。而对于其他人,如果出现了甲亢,可以随访观察,也可以根据实际症状予以相应的处理,控制甲亢;如果出现了甲减,那就要请出我的好朋友——左甲状腺素钠片(优甲乐),通过外源性的补充来维持你们激素水平的稳定平衡。不过具体情况具体分析,详细的治疗方案,还是要请专业的医生来给你们进行指导哦~3、其他硒元素有部分研究显示,硒元素有利于维持细胞的稳定性,从而有利于我对抗桥本和抗体们的攻击。因此,有位名为硒酵母片的小伙伴也是我们部队中经常会被安排到前线防守阵营的一员大将。但同样,作为防守队员的他也并不能成功把桥本赶走,只是在部分人身上,可能有助于延长我们与桥本和平共处的时间。另一方面,硒元素的摄入也不是越多越好,相反,硒元素的过量摄入也会对你们的身体产生一定的毒性,所谓过犹不及,你们可要慎重哦~手术当遇到下列情况时,你们可能需要向外科医生寻求帮助,将我的一部分甚至是全部的我,忍痛从身上割舍掉:压迫症状在桥本和我的监工TSH的双重压力下,我已经全身弥漫性肿大以至于对气管、食道等产生了压迫,影响到了你们的呼吸或吞咽。考虑恶性无论是不是桥本的影响,我身上出现了怀疑或明确为恶性的结节。别担心,别害怕,也不用舍不得,为了你们的健康,我甘愿牺牲自己~而且我走后,医生们会让我的好朋友优甲乐来继续守护你们的健康,没有我,你们一样可以活得很好~~中药Em…中医中药虽然博大精深,但目前暂时没有证据能表明,中药可以帮助我们打败桥本。当然如果你们实在想尝试的话,一定要谨慎再谨慎,要到正规的中医医院去寻求专业医生的帮助哦!好啦,说了这么多,你们对桥本君都有了基本的了解了吗?所谓知己知彼,方能百战不殆,面对赶不走的桥本君,其实他并不可怕,你们也无需焦虑,他既是敌人,但其实也和我一样,是你们身上的一部分。只要找到与他和平共处的方法,我们就可以安全、健康地和他一起生活下去,你们说对吗?桥本君!我要求休战!和平共处!
严佶祺 主任医师 上海瑞金医院 普外科9246人已读 - 精选 达芬奇密码 机器人技术开启甲状腺微创手术的新里程
科技的进步让我们迎来了崭新的时代,当3D、高清、Endo-wrist和抖动滤过技术等诸多突破变为现实可行,甲状腺的微创手术悄然已经迈入了达芬奇机器人时代。达芬奇机器人手术系统以麻省理工学院研发的机器人外科手术技术为基础。Intuitive Surgical随后与IBM、和麻省理工学院Heartport公司联手对该系统进行了进一步开发。美国FDA已经批准将达芬奇机器人手术系统用于成人和儿童的普通外科、胸外科、泌尿外科、妇产科、头颈外科以及心脏手术。达芬奇外科手术系统是一种高级机器人操作平台,其设计的理念是通过使用微创的方法,实施复杂的外科手术。甲状腺手术历来是要求精准而著称,它不仅要求精准地切除甲状腺组织、完整保留喉返神经、喉上神经和甲状旁腺,并且在有必要施行区域淋巴结清扫时,需要完整保护好颈总动脉、颈内静脉、迷走神经、副神经、膈神经等重要解剖结构。达芬奇机器人辅助下的甲状腺手术不仅胜任上述手术要求,还能够做到颈部无疤痕,并且减少手术创伤。那么达芬奇机器人为何具有如此魔力?对照传统腔镜技术,达芬奇的密码究竟在哪里呢?首先,达芬奇机器人系统的手术视野具有10倍以上的放大倍数,能为主刀医生带来患者体腔内三维立体高清影像,使主刀医生较普通腹腔镜手术更能把握操作距离,更能辨认解剖结构,提升了手术精确度。能够清楚呈现组织器官的解剖构造和血管神经的走行。其次,达芬奇机器人系统机械臂的运动模式保持了手眼一致、手与器械端运动一致,有助于医生将开放手术中的经验应用到机器人手术中;机械臂的操作手可完全模仿人手腕动作7个自由度,其活动范围不仅胜于传统腔镜器械,而且远大于人手。再次,达芬奇机器人系统可以将医生手上动作被等比例调整,滤除抖动,动作幅度可按比例缩小,并精确传递至机器臂及器械上,在狭窄解剖区域中机械手比人手显现出更大的灵活性。由此可见达芬奇机器人具备“小空间、大作为、随心而动”的特点,不仅能够胜任传统开放甲状腺手术所需要的切除范围及要求,而且几乎可以做到踏“血”无痕,“颈”秀美丽。图1:通过BABA入路进行达芬奇机器人辅助下甲状腺癌扩大根治术(甲状腺全切+颈淋巴结清扫术),外科医生通过操控台进行遥控操作,避免了传统手术颈部巨大的L型切口。图2:达芬奇机器人辅助下完成的左侧颈部II, III, IV, V区淋巴结的整块清扫。
严佶祺 主任医师 上海瑞金医院 普外科1.6万人已读 - 精选 达芬奇机器人甲状腺手术的专家共识
2016年瑞金医院参与编写了《机器人手术系统辅助甲状腺和甲状旁腺手术专家共识》,正如文中全国专家们的共识“由于甲状腺、甲状旁腺手术操作空间狭小,喉返神经及甲状旁腺的解剖和保护需要精细操作,达芬奇机器人手术系统已经成为其最佳的辅助设备”。至2017年8月我们已经完成超过200例的达芬奇机器人甲状腺手术,在全国居领先地位,感谢团队的付出,我们共同前进。
严佶祺 主任医师 上海瑞金医院 普外科1万人已读 - 精选 打工仔甲状腺的工作日常 — 教你看懂甲状腺功能
大家好!我的名字叫甲状腺,是居住在你们人类颈部的一个打工仔,我每天的工作情况会直接影响到你们的健康。那今天,我就来跟你们介绍一下我的工作日常。我的大老板叫做下丘脑,他工作可严谨了,总是要求我们的工作业绩要保持在一个固定的水平,不能太高,也不能太低。每次一旦发现我生产出来的产品太少了,他就会让他的秘书TRH通知我的顶头上司。我的顶头上司叫垂体,他也有一个秘书,叫TSH,每次垂体收到TRH的通知后,就会派TSH过来当监工,催我干活。在监工的催促之下,我只能勤奋地工作,生产出足够数量的T3、T4、FT3、FT4这些产品,通过血液运输线输送给我们的各个客户器官。等到我生产的产品数量足够多,甚至超出客户的需求了的时候,大老板又总能及时发现,然后让垂体把TSH叫回去,TSH这个监工一走,我也乐得可以偷个小懒,把工作节奏放慢,直到产品数量再次满足不了客户的需求被大老板发现……我们的工作流水线就是每天这样循环运作着,维持着产品的供需平衡。但是,跟你们人类世界一样,生活不可能总是那么太平。我的周围有时候也会出现一些讨厌的坏家伙,影响我的工作状态。比如TRAb,他是TSH的双胞胎弟弟,会装作他哥哥的样子来催我干活,而且催得特别紧,让我拼命地工作,生产出大量产品,远远超出客户器官的需要,即使大老板发现产品过多了,让垂体把TSH撤回了也无济于事,因为TRAb根本不听任何人的指挥,就只盯着我催我死命干活,而这样的结果,就是会让你们人类患上甲亢,也称为Graves病(T3↑,T4↑,FT3↑,FT4↑,TSH↓,TRAb↑)。又比如TPOAb和TgAb,他们俩跟我上辈子有仇,每次见到我都要跟我打架,一开始打的时候我还是占上风的,我打赢了一高兴,常常就算TSH不在也会不自觉地生产出更多产品来。但是到后来,双拳毕竟难敌四手,时间一长,我也渐渐地体力不支,不是他俩的对手了,经常被他们打伤。在劳累受伤的情况下,我工作状态越来越差,即使TSH过来尽职尽责地拼命催促,我生产的产品也越来越少,导致你们患上了甲减,而这也就是你们所称的桥本氏甲状腺炎(早期甲亢,后期甲减:T3↓,T4↓,FT3↓,FT4↓,TSH↑, TPOAb↑, TgAb↑)。所以,讲到这里,人类们,你们看懂了吗?下面我再帮你们简单解读一下你们平时甲功检测的各项指标吧:1、T3、T4:即三碘甲状腺原氨酸和四碘甲状腺原氨酸,他们是我生产的主要两种产品。这两项结果的异常提示我的功能有异常,升高为甲亢,降低为甲减,但我生产他们的时候常常会受到你们服用的药物或其他器官的功能状态影响,所以不能仅凭这两项指标来诊断。2、FT3、FT4(游离T3和游离T4):FT3和FT4也是我生产的主要产品,而且生产状态不受外界影响,因此他们的水平是诊断甲亢或甲减最重要的依据。相比来说我更喜欢生产FT3,因此FT3在甲亢初期较早升高,对早期诊断甲亢意义较大。而FT4则在甲减时最先降低,故可早期诊断甲减。3、rT3(反T3):这个大多是T4被客户们使用之后形成的,不具有生物学活性,但甲亢时与T3、T4同步升降,对甲亢诊断和疗效判定有一定意义。4、TSH:前面介绍过,这是我顶头上司的秘书,也是负责督促我干活的监工,他的中文名字叫促甲状腺素。如前所述,甲亢时,TSH低;甲减时,TSH高。如果仅有TSH异常,可考虑为亚临床甲亢/甲减。5、甲状腺球蛋白(Tg):这是组成我身体一部分,在我生产产品的时候也会被血液输送线一起带出去一些。这个指标对于良性疾病没有特别意义。但对于甲状腺癌患者,如果手术把我全切掉了的,Tg水平的动态升高则提示有可能肿瘤复发。6、TRAb(促甲状腺素受体抗体):像前面提到的,TRAb的升高结合我的产品增加可诊断Graves病甲亢。7、TGAb\TPOAb(球蛋白抗体、过氧化物酶抗体):这两个坏家伙水平的升高,提示桥本氏甲状腺炎。不过不必在意具体升高多少,他们与疾病的严重程度并无明确相关。好啦,现在,你们应该能基本看懂你们的甲功化验报告了吧?不过,这只是关于我的一个大概,要想彻底弄懂并且保护好我,还是要去找你们当中最了解我们的人——专科医生哦!
严佶祺 主任医师 上海瑞金医院 普外科5241人已读 - 精选 辗转多地的“高难度甲状腺手术”在瑞金医院轻松完成
患者,女,73岁病史数十年,双侧颈前区进行性肿大数十年,诊断为弥漫性巨大甲状腺肿,她一直在东北当地医院诊治,但是病情不断进展,颈部逐渐增粗。患者颈部严重变形,在家人的陪同下曾辗转至北京、沈阳、济南等多地,因甲状腺肿块巨大,多地专家不敢贸然手术。患者慕名来到瑞金医院,严佶祺医生仔细分析病例后认为,该手术会涉及颈部众多血管、神经,尽管是带有挑战性的高难度手术,但对于有扎实功底的瑞金医院外科来说,仍然可以轻松完成的。手术被安排在2015年的6月某天下午进行,由严佶祺主任主刀行双侧巨大甲状腺全切术,术中探查发现右侧甲状腺22x10x8cm,左侧甲状腺约15x7x6cm,且部分甲状腺深达胸骨后方。不规则生长的甲状腺推移压迫双侧颈血管,气管受压明显。严佶祺医生在不断离双侧颈前肌群的前提下,非常漂亮地完成了蝶形全甲状腺切除术,将双侧巨大且不规则的甲状腺连同峡部一并切除。并成功地保留喉返神经,甲状旁腺等重要解剖结构。由于不断离颈前肌群和甲状腺峡部,因此极大地缩短了手术时间。原本其他医生起码需要3-4小时完成的手术,在严佶祺医生团队努力下,从切开皮肤到缝合好皮肤“from skin to skin”仅仅耗时不到90分钟。那天下午严佶祺医生团队总共完成了四台各类甲状腺手术。由于手术操作精准,耗时短暂,患者术后顺利拔除气管插管。且术后没有出现任何声嘶、手足低钙搐搦等相关并发症。病人恢复良好,仍按照瑞金医院甲状腺手术术后常规,于术后二天出院。对于此类巨大甲状腺肿的切除,往往很多医院仍心存顾虑,其原因在于对于颈部解剖结构缺乏精准的认识,往往不必要地切断颈前肌群,对于推移变异的喉返神经、甲状旁腺解剖辨识的生疏,且不掌握蝶形甲状腺切除的技术,从而造成从手术时间到病人解剖空间的无谓损耗,因此极大地影响手术结果。图1:患者就诊时外院的颈部CT,显示双侧甲状腺弥漫性肿大,颈血管受压推移,气管受压推移且变形图2:蝶形完整切除的全甲状腺标本(含左右两侧甲状腺及峡部)
严佶祺 主任医师 上海瑞金医院 普外科2万人已读 - 精选 甲状腺钙化与甲状腺恶性肿瘤有联系吗?
我们在临床实践中经常会遇见这样一些病人。他们的甲状腺结节经B超检查其体积并不是很大,可是却伴有钙化。那么对这类病人,我们该如何正确处理呢?首先我们需要搞清楚钙化的原因。一般而言,甲状腺良性疾病出现钙化较少,通常是由于炎症、血肿吸收机化后形成的结节壁钙化或纤维隔带钙化。甲状腺恶性肿瘤中心的钙化是由于癌细胞生长迅速,肿瘤血管及纤维组织增生。出现钙盐沉积,从而导致钙化。其次,甲状腺的钙化又是如何分类的呢?目前将甲状腺钙化分为2类 1)粗大钙化:超声检查中钙化结节的直径>2mm,超声表现为强光团、片状、弧形或其他不规则形态的钙化灶。病理组织切片中观察形态不规则。2)微小钙化:钙化结节的直径≤2 mm,超声表现多呈针尖样、颗粒样、点状、砂粒样。病理组织切片中观察圆形或砂粒体样直径60~100um。超声检查中≤2mm的钙化点反映的就是病理组织切片中观察到的微钙化,但超声检查的微小钙化发现率相对较低。最后,我们需要了解钙化与甲状腺肿瘤的关系。甲状腺良性病变出现钙化较少.约6%~14%,其中大多为粗大钙化,而微小钙化发生率较低。甲状腺恶性肿瘤总钙化率为37%~75.7%,其中微钙化发生率为55%~68% ,比粗钙化发生率高。与良性病变正好相反。一般认为钙化颗粒越粗大, 癌组织分化越好。其钙化阴影特点与癌分类可能有以下关系:1)砂粒样钙化几乎为甲状腺恶性肿瘤所共有,常是乳头状癌的特征性表现。2)粗大的钙化影像中,约有10%~20%为癌,其中滤泡性甲状腺癌所占比例大。3)髓样癌粗大颗粒和砂粒样钙化常相混合。4)一般甲状腺良性肿瘤钙化影像多为粗大钙化, 边缘清楚。而恶性肿瘤则阴影淡而模糊。目前普遍认为,微钙化是超声诊断甲状腺癌特异性最高的指标,文献报道为83%~90.3% ,对乳头状癌则可达93%~95%。由此可见,若在体检中发现甲状腺结节伴有钙化,需要及时到医院就诊。尤其对于发生微钙化者,更不能掉以轻心,要警惕甲状腺恶性肿瘤发生的可能。总体而言,对于这类患者应积极接受手术治疗。
严佶祺 主任医师 上海瑞金医院 普外科9.3万人已读 - 精选 甲状腺癌,我们为什么要清扫中央组淋巴结?
根据1991年美国耳鼻喉头颈外科协会的颈淋巴结分区标准:I区包括颏下区和颌下区淋巴结;II区为颈内静脉淋巴结上组;III区为颈内静脉淋巴结中组;IV区为颈内静脉淋巴结下组;V区为枕后三角区或副神经链淋巴结;VI区也称前区,包括环甲膜淋巴结、气管周围淋巴结、甲状腺周围淋巴结及喉返神经旁淋巴结。 中央组淋巴结在颈淋巴结分区标准中所处位置也恰恰是颈淋巴结分区的VI区。而中央组颈淋巴结清扫的范围包括该区域内所有淋巴脂肪组织,包括甲状软骨以下、胸骨切迹以上及颈总动脉内侧区域间所有淋巴脂肪组织。由于中央组淋巴结的解剖位置在很多情况下是甲状腺癌转移的第一站淋巴结,发生转移的比例相对较高。因此对于甲状腺癌,尤其是乳头状癌,我们建议行中央组淋巴结清扫,这样可以阻断癌肿向颈侧区转移的途径,术后颈部转移率将明显减低。在美国甲状腺协会的指南中则赞成cN0期甲状腺乳头状癌患者在甲状腺切除的同期手术中进行中央组淋巴结清扫。中央组淋巴结清扫术可以在施行甲状腺切除的同一切口中完成,仅增加少量的手术时间。笔者认为如此操作不会增加手术的创伤,而且有利于降低颈侧淋巴结转移的发生。更为重要的是,即便今后出现颈侧区转移灶,也无需再追加清扫中央组淋巴结,可避免因手术粘连或解剖结构不清而导致的喉返神经或甲状旁腺的损伤。
严佶祺 主任医师 上海瑞金医院 普外科5.6万人已读 - 精选 甲状腺癌的TNM分期
肿瘤的分期往往是依据肿瘤本身的大小(T),有无区域淋巴结转移(N),以及有无远处转移(M),来划分肿瘤的进展程度,也就是通常所说的TNM分期。对普通患者来说,最近一版(2010年)的甲状腺癌TNM分期依然错综复杂。然而,我们从中不难看出,年轻患者 (<45岁)只要是分化型甲状腺癌,也就是最为常见的乳头状癌和滤泡性癌,无论肿块大小以及淋巴结有无转移,全部归于第 I期。由此可见,我们只要心态平和,积极治疗,甲状腺癌的预后会是令人鼓舞的。Table 1: Primary Tumor (T)TXPrimary tumor cannot be assessed.T0No evidence of primary tumor.T1Tumor ≤2 cm in greatest dimension limited to the thyroid.T1aTumor ≤1 cm, limited to the thyroid.T1bTumor >1 cm but ≤2 cm in greatest dimension, limited to the thyroid.T2Tumor >2 cm but ≤4 cm in greatest dimension, limited to the thyroid.T3Tumor >4 cm in greatest dimension limited to the thyroid or any tumor with minimal extrathyroid extension (e.g., extension to sternothyroid muscle or perithyroid soft tissues).T4aModerately advanced disease.Tumor of any size extending beyond the thyroid capsule to invade subcutaneous soft tissues, larynx, trachea, esophagus, or recurrent laryngeal nerve.T4bVery advanced disease.T4aIntrathyroidal anaplastic carcinoma. T4bAnaplastic carcinoma with gross extrathyroid extension.Table 2: Regional Lymph Nodes (N)NXRegional lymph nodes cannot be assessed.N0No regional lymph node metastasis.N1Regional lymph node metastasis.N1aMetastases to Level VI (pretracheal, paratracheal, and prelaryngeal/Delphian lymph nodes). 中央组淋巴结转移N1bMetastases to unilateral, bilateral, or contralateral cervical (Levels I, II, III, IV, or V) or retropharyngeal or superior mediastinal lymph nodes (Level VII). 非中央组淋巴结转移Table 3: Distant Metastasis (M)M0No distant metastasis.M1Distant metastasisTable 4: Anatomic Stage/Prognostic GroupsStageTNMPapillary or follicular (differentiated) 乳头状癌或滤泡性癌YOUNGER THAN 45 YEARS 年龄小于45岁IAny TAny NM0IIAny TAny NM145 YEARS AND OLDER 年龄大于45岁IT1N0M0IIT2N0M0IIIT3N0M0T1N1aM0T2N1aM0T3N1aM0IVAT4aN0M0T4aN1aM0T1N1bM0T2N1bM0T3N1bM0T4aN1bM0IVBT4bAny NM0Stage IVCAny TAny NM1StageTNMMedullary carcinoma (all age groups) 髓样癌(所有年龄)IT1N0M0IIT2N0M0T3N0M0IIIT1N1aM0T1N1aM0T2N1aM0T3N1aM0IVAT4aN0M0T4aN1aM0T1N1bM0T2N1bM0T3N1bM0T4aN1bM0Stage IVBT4bAny NIVBT4bAny NM0IVCAny TAny NM1Anaplastic carcinoma 未分化癌IVAT4aAny NM0IVBT4bAny NM0IVCAny TAny NM1
严佶祺 主任医师 上海瑞金医院 普外科3.4万人已读 - 精选 垂直位的甲状腺结节需要重视吗?
当前甲状腺癌的发病率正呈现逐年上升的趋势,已成为女性恶性肿瘤第5位的常见肿瘤。甲状腺癌的病因不是十分明确,可能与饮食因素(高碘或缺碘饮食),发射线接触史,雌激素分泌增加,遗传因素,或其它由甲状腺良性疾病如结节性甲状腺肿、甲亢、甲状腺腺瘤特别是慢性淋巴细胞性甲状腺炎演变而来。而B超对分化型甲状腺癌的诊断非常有帮助。分化型甲状腺癌在B超中大多数为实质性肿块,但部分也可为以实质成分为主的混合性肿块。甲状腺乳头状癌在B超中多呈低或极低回声,实质内多出现微小钙化或砂砾样钙化,其后方不伴声影;肿块在形态上也可表现异常,呈现垂直位或竖立状,肿块周边血供多丰富。甲状腺滤泡状癌在B超中多为非常均质的高回声肿块,血供丰富。而肿块的大小,边界是否清楚,形态是否规则、肿块周边是否有声晕并不是判断肿块是否是恶性的重要指标。因此对于B超发现甲状腺肿块呈现垂直位、微小钙化或砂砾样钙化,应当加以重视,及早诊治。
严佶祺 主任医师 上海瑞金医院 普外科1.9万人已读 - 图文文章 局部晚期的胰腺癌,该怎么治疗
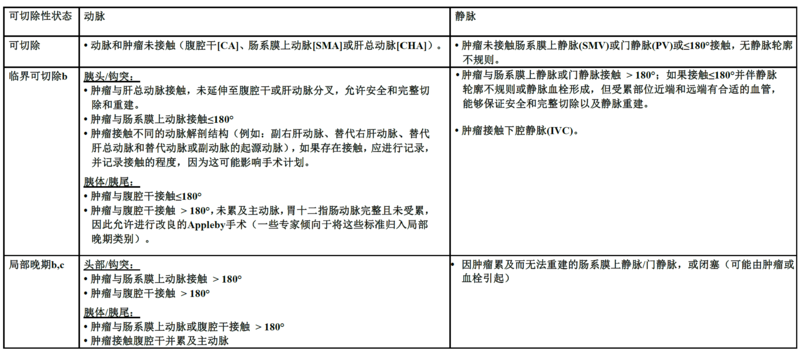
胰腺癌侵犯大动脉又叫局部进展期,大动脉指的是腹腔干(CA),肠系膜上动脉(SMA),肝总动脉(CHA)。局部进展期,分为可切除和不可切除,不可切除的只能化疗或放化疗;可切除的当前普遍也是建议先化疗的,但个别也有先手术的,原因是能做到R0切除,手术技术可参考我之前写的文章(点击可看)。通过对NCCN指南的解读,我们都知道,胰腺癌局部进展后,建议新辅助化疗,方案是我们熟知的FOLFIRINOX(或改良)或AG方案,对于已知存在BRCA1/2或PALB2突变的患者,优选FOLFIRINOX(或改良)方案或GEMOX方案,酌情决定是否联用放疗。首先我们来看一例病例,男性患者,60岁,胰头占位,入我院完善检查,Ca199>1000,增强CT,MR考虑胰头癌,侵犯胃十二指肠动脉-胰十二指肠下动脉弓(此例患者腹腔干重度狭窄,依靠肠系膜上动脉供血),门静脉侵犯,经评估为BRPC(交界可切除),遂行全麻下胰十二指肠切除术联合IPDA-GDA重建,SMV-PV重建,术后病理胰头导管腺癌(普通型),中分化,肿瘤大小:2.1cm×2.0cm×2.0cm;肿瘤局限于胰腺内,神经侵犯:存在;脉管内癌栓:未见;淋巴结:3/13转移;周围纤维及神经组织内见癌组织浸润/累及。切除的动脉及肠系膜上静脉见癌浸润/累及。病理分期为T4N1M0III期,术后6周予以替吉奥2粒bidd1-14化疗。术后8周行AS方案化疗,具体用药:白蛋白紫杉醇100mg/d1,替吉奥2粒bidd1-14。术后4月,出现肝脏多发转移。改为AG方案化疗。术后11月,死亡。第二例患者,男性55岁,2019年5月A医院腹部CT示胰腺体部占位,腹膜后软组织增厚,不除外转移。CA199>1000,考虑肿瘤局部晚期故予新辅助治疗,遂接受4疗程FOLFIRINOX及4疗程AG方案新辅助化疗;2019年11月B肿瘤医院PET-CT示胰腺占位化疗后,未见FDG代谢增高灶,腹膜后软组织密度影,FDG代谢轻度增高,考虑不可切除,继续AG方案继续化疗11疗程。2020年3月来我院就诊,Ca199123.8,复查影像评估肿瘤缩小明显,但腹腔干动脉仍有侵犯,肠系膜上动脉有包绕90度,管腔无侵蚀。遂行根治性胰体尾切除,术后病理:胰体导管腺癌(普通型);中分化,“腹腔干及肝总动脉”:其中神经见癌侵犯;淋巴结15枚均未见转移,肿瘤大小:病灶范围4.0×3.0cm;肿瘤侵犯胰周脂肪组织;神经侵犯:存在;脉管内癌栓:未见;病理分级:T4N0M0,III期,术后2月行化疗,术后15月出现肺转移,经消融后健康存活至今已40个月。以上两例都将手术做到了极致,为何生存期差了近10倍,当然肿瘤的分化,生物学行为,个体的差异肯定存在,但这里我要强调的是肿瘤负荷这个概念,第一例患者动脉,静脉都切除重建了,可以说手术做到极致了,但是术后很快复发转移,生存期只有短短4月,分析原因,术前肿瘤负荷太大:肿瘤指标高,肿瘤大,血管侵犯,淋巴结转移(病理证实)。在如此高负荷的情况下进行一个大型的腹部手术,手术本身也成了负荷,尽管手术减轻了肿瘤负荷,但手术后患者如果恢复不好,体力跟不上,则给肿瘤反扑创造了更好的机会。第二例患者,很显然发病时肿瘤负荷也是极高,甚至存在腹膜转移,然而通过化疗,肿瘤负荷被降到最低,再通过极致的外科手术切除病灶,尽管瘤体也不小,但存活时间明显延长,术后的病理也证实,淋巴结都是阴性,此例患者手术的时候Ca199比化疗前有明显的下降(如果能正常更好),手术在这个时候介入是比较合适的。我们还碰到化疗后手术,切下的标本里已经找不到肿瘤细胞的情况,称之为病理完全缓解(pCR),应该是最完美的状态,但是能手术还是建议要手术,一是手术了才知道完全缓解(这是悖论),二是防止复发。术前评估肿瘤负荷,局部进展侵犯血管+肿瘤负荷大建议先化疗,基因检测很重要。NCCN胰腺癌指南2021
 金佳斌 副主任医师 上海瑞金医院 普外科4112人已读
金佳斌 副主任医师 上海瑞金医院 普外科4112人已读